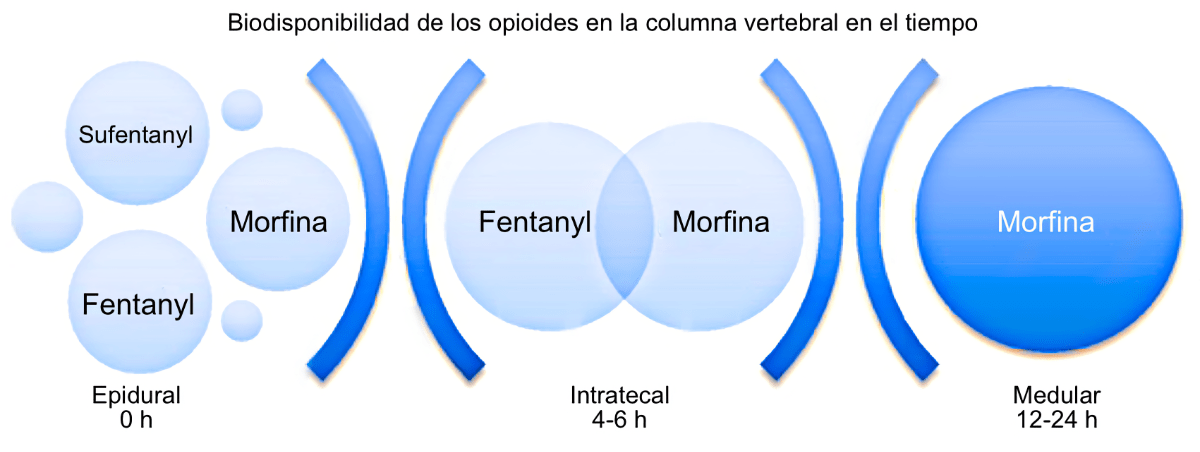
Es indudable la insuperable analgesia posquirúrgica que ofrece la morfina espinal (intratecal). Morfina 100-200 mcg intratecales son suficientes para asegurar una intensa analgesia (EVA 1-3) en cirugía tóracoabdominal y de miembros inferiores. La depresión respiratoria es infrecuente, casos aislados. A continuación algunos comentarios al respecto…
Resp. 1. Dr. Vicente Barraza. 24 noviembre 2005. México. La dosificación de morfina intratecal que utilizo es de 100 mcg, suficiente para evitar en lo posible las náuseas y vómito posoperatorio por opioide espinal, así como prurito infrecuente. Sugiero disminuir la dosis en los ancianos (80 mcg). En paciente obstétrica no se espera encontrar concentraciones significativas de morfina ni en sangre ni en leche. Diazepam IV sí puede tener efectos indeseables. Hay algún colega que utiliza midazolam por la vía subaracnoidea, pero los efectos indeseables parecen hacerlo poco útil. Creo lo mismo de la neostigmina, pero lo que sí vale es la clonidina en la que el Dr. L Higgins tiene gran experiencia. También en ese caso creo que se puede reducir apreciablemente la dosis sin disminuir los beneficios.
Resp. 2. Dr. Ernesto Maldonado Carreño. 15 mayo 2009. Celaya, Guanajuato, México. Definitivamente, existe en nuestro medio la subutilización de morfínicos por ignorancia, miedo y, en algunos casos, dificultad para obtenerlos. En todos los sitios donde trabajo dispongo de morfina y fentanilo, y no dudo en utilizarlos en procedimientos cotidianos y no se diga en clínica del dolor. Se debe educar al cirujano con respecto a la invaluable utilidad de los opioides, pues atribuyen a la anestesia cualquier situacion que a juicio de ellos sea imputable. Es por esto la gran importancia de la visita postanestesica donde sutilmente debemos enfatizar ante el paciente y su familia que utilizamos morfinicos, de esta manera educamos a la sociedad a «desatanizar» los opiodes.
Resp. 3. Dr. Luis Higgins. 23 febrero 2018. Con los dos obstetras que trabajo realizan las cesáreas entre 20 y 30 min, muy complicadas 45 min -excepcional-, no más. Las dosis de bupivacaína hiperbárica 0.5% que utilizo son de 5 a 7.5 mg. La literatura señala un mínimo de 12.5 mg, que personalmente no administro por conferir mayor hipotensión arterial y bradicardias que se resuelven perfectamente con vasopresores (efedrina, fenilefrina) y atropina 0.5 mg. Bupivacaína 10 mg únicamente si la cirugía se prolongará 2 horas o más. Siempre combino la bupivacaína con fentanilo 25 mcg y morfina 100-200 mcg. Bloqueo espinal con aguja Quincke 26 o Whitacre 25-27 G. Preferentemente Whitacre. La analgesia quirúrgica y relajación muscular es inmejorable, alcanzando dermatomas T3-T4. La analgesia posoperatoria que me asegura la morfina espinal es de 18 a 24 horas con EVA del dolor de 0-2/10 en dolor estático y 1-3 dolor dinámico. Prurito en pelerina, brazos y cara, leve-moderado, en 10% de nuestras pacientes, que no se prolonga por más de 4-6 horas. NAVPO 10%, moderado-intenso. Siempre administro, previo bloqueo, dexametasona 8 mg y ondansetrón 8 mg IV. ¿Depresión ventilatoria posoperatoria? Es posible, pero clínicamente irrelevante. En 15-20 años con esta técnica nunca he visto una. ¿Apneas? ¡Nunca! ¿Cefalea postpunción? Con Quincke 27, 1-2%, leve-moderada, no más de 3 días; con Whitacre, 0%. Las cefaleas (Quincke), si se presentan, son de intensidad leve-moderado, que el mismo ginecoobstetra las trata. Hasta hoy, bloqueo espinal con este tipo de agujas, no he tenido la necesidad de colocar un parche hemático epidural. Resumo: morfina espinal ¡es una maravilla!
Resp. 4. Dr. Víctor Whizar Lugo. 18 mayo 2018. Tijuana, BCN. Fentanyl y morfina espinal es una técnica muy segura y farmacologicamente justificada. El hecho de que el primero sea muy afin a los lípidos favorece una fijación menos extensa en el SNC, a la vez que provee de analgesia en una cantidad más reducida de segmentos medulares que la morfina, ya que esta última tiene un caracter más hidrosoluble y migra cefalicamente. Dosis adecuadas están muy lejos de la depresión respiratoria que generalmente se menciona. Desde luego hay que tener presente no solo la dosis, sino al paciente y el entorno donde se hace la cirugía y la recuperación posterior. En nuestra practica la usamos como una rutina y ocasionalmente añadimos clonidina, lo cual permite mejorar las condiciones de la anestesia y reducir la dosis de anestésicos locales.
Resp. 5. Dr. Luis Higgins. 9 febrero. 2019. Ciudad de México. Morfina intratecal, tema citado una y otra vez en AMI-List. La morfina intratecal es un analgésico posoperatorio excelente, insuperable. A continuación les doy a conocer mi casuística personal de 100 casos para analgesia postcesárea. Cefalea postpunción de duramadre: 0 con Whitacre; 3% con Quincke (leve, moderado, no más de 24 horas).

Resp. 6. Dr. Daniel Elinger. 10 febrero 2019. Buenos Aires, Argentina. Rutinatiamente aplico ondansetrón 8 mg y dexametasona 8 mg, por lo que náuseas y vómito son infrecuentes. Ketorolaco lo administramos de rutina en el posoperatorio inmediato (no hemos visto ninguna tendencia a mayor hemorragia que publican algunos artículos), y recomiendo propofol 20 mg IV para tratar el prurito. No administrar menos de 5 mg de bupivacaína intratecal. Iniciar con 7.5 mg e ir titulando conforme se van aplicando más bloqueos subaracnoideos. Yo no aplico más de 100 mcg de morfina en espinal.
A continuación algunas referencias bibliográficas de interés:
1. The addition of morphine prolongs fentanyl-bupivacaine spinal analgesia for the relief of labor pain. HM Yeh. Anesth Analg. 2001 Mar;92(3):665-8. La combinación de fentanilo intratecal (25 mcg) y bupivacaína (2.5 mg) proporciona una eficaz analgesia del trabajo de parto durante aproximadamente 90 min. El propósito de esta investigación prospectiva, aleatorizada y doble ciego fue determinar si la adición de morfina (150 mcg) a la combinación intratecal de fentanilo (25 mcg) y bupivacaína (2.5 mg) prolongaría la analgesia del parto. Mediante el uso de la técnica epidural espinal combinada, 95 mujeres primíparas sanas en trabajo de parto temprano recibieron 2 mL de una de las dos soluciones del estudio intratecal, ya sea FB (n=48): fentanilo (25 mcg) y bupivacaína (2.5 mg); o FBM (n=47): fentanilo (25 mcg), bupivacaína (2.5 mg) más morfina (150 mcg). La duración media de la analgesia del trabajo de parto fue significativamente más larga en el grupo FBM que en el grupo FB (252 +/- 63 min versus 148 +/- 44 min, P<0.01). No hubo diferencias significativas entre los dos grupos con respecto a los niveles sensoriales, la incidencia de náuseas, vómitos, prurito, hipotensión arterial o cesárea. En conclusión, la adición de morfina 150 mcg a la combinación intratecal de fentanilo más bupivacaína prolongó la duración de la analgesia del trabajo de parto sin aumentar los efectos adversos.
2. Intrathecal morphine in anesthesia for cesarean delivery: dose-response relationship for combinations of low-dose intrathecal morphine and spinal bupivacaine. Nermin K Girgin. J Clin Anesth. 2008 May;20(3):180-5.
– Objetivo: Evaluar la calidad de la analgesia y la gravedad de los efectos secundarios de la morfina intratecal administrada en un rango de dosis de 0 a 400 mcg para la analgesia poscesárea con dosis bajas de bupivacaína.
– Diseño: Aleatorizado, doble ciego. Hospital Universitario. 100 embarazadas de término, estado físico ASA I y II, bajo cesárea con bloqueo subaracnoideo.
– Intervenciones: Las pacientes se asignaron al azar a uno de los 5 grupos para recibir 0, 100, 200, 300 y 400 mcg de morfina intratecal además de bupivacaína hiperbárica (7.5 mg). Cada paciente recibió analgesia intravenosa (IV) controlada por la paciente (PCA) con morfina después de la cirugía.
– Mediciones: Se registró el uso de morfina PCA intravenosa de 24 horas y las puntuaciones analógicas visuales para el dolor. La puntuación de náuseas, vómitos y prurito se evaluó intraoperatoriamente y en intervalos de 4 horas durante las primeras 24 horas posoperatorias.
– Resultados principales: El uso de morfina PCA fue mayor en el grupo control (morfina 0 mcg) que en los grupos que recibieron morfina 100, 200, 300 y 400 mcg intratecal. No hubo diferencia en la administración intravenosa de morfina entre los grupos de 100 y 400 mcg, a pesar de un aumento de 4 veces en la dosis de morfina intratecal. No hubo diferencias entre los grupos en náuseas y vómitos, pero el prurito aumentó en proporción directa a la dosis de morfina intratecal.
– Conclusiones: La dosis de morfina 100 mcg intratecal produce una analgesia comparable con dosis tan altas como 400 mcg, con prurito significativamente menor cuando se combina con dosis bajas de bupivacaína.
3. Comparative study of fentanyl and morphine in addition to hyperbaric or isobaric bupivacaine in combined spinal anaesthesia for caesarean section. Arch Med Sci. 2011 Aug;7(4):694-9.
– Introducción: Comparar los efectos de la bupivacaína isobárica e hiperbárica combinada con morfina o fentanilo en cesárea. Se evaluó la calidad, anestesia quirúrgica y analgesia, la necesidad de analgésicos posoperatorios y efectos secundarios.
– Material y métodos: 100 pacientes estado físico ASA I-II, 18 a 40 años, aleatorizadas en 4 grupos. Las soluciones intratecales fueron bupivacaína isobárica + morfina (grupo A), bupivacaína isobárica + fentanilo (grupo B), bupivacaína pesada + morfina (grupo C) y bupivacaína pesada + fentanilo (grupo D). Se registraron la presión arterial media (PAM), frecuencia cardíaca (FC), saturación de oxígeno (SatO2), el consumo de efedrina, el tiempo de requerimiento de analgésicos y las necesidades de analgésicos adicionales.
– Resultados: La PAM fue la más baja en todos los grupos. FC disminuyó significativamente en el grupo A en los 10 primeros min, pero no en los otros grupos. La disminución de las puntuaciones de dolor de la escala visual análoga (EVA) comenzó en los grupos después de la 4a hora del posoperatorio (p<0.05) y la EVA del grupo B, 8 horas después fue significativamente mayor que en los otros grupos. El tiempo de requerimiento analgésico en el posoperatorio fue más prolongado en las pacientes que recibieron morfina intratecal en comparación con fentanilo. La duración de la analgesia con bupivacaína isobárica y morfina fue la más prolongada.
– Conclusiones: La morfina intratecal proporciona una analgesia posoperatoria más prolongada, pero esta duración se prolonga cuando se combina bupivacaína simple en lugar de bupivacaína pesada.
4. Planned cesarean delivery and urinary retention associated with spinal morphine. Susan M DiBlasi. J Perianesth Nurs. 2013 Jun;28(3):128-36. La cesárea es la segunda cirugía más frecuente en los Estados Unidos. Prevenir las complicaciones en esta cirugía es una prioridad en la atención de enfermería. Las enfermeras de la institución del estudio percibieron que las pacientes poscesárea experimentaron un aumento en la retención urinaria después del uso de morfina espinal para aliviar el dolor posoperatorio. Esta observación motivó una revisión de la literatura que indica que se han realizado investigaciones limitadas en esta área. El propósito de este estudio fue explorar la relación de la retención urinaria en la cesárea y la dosis de morfina espinal. Se utilizó un diseño retrospectivo, cuasi-experimental, de tres grupos. Se examinaron los registros de 150 pacientes, de 17 a 39 años, sometidos a cesárea electiva. Las dosis de morfina incluyeron 100, 150 y 200 mcg. No se encontraron diferencias estadísticamente significativas entre los tres grupos.
5. The Effect of Intrathecal Morphine Dose on Outcomes After Elective Cesarean Delivery: A Meta-Analysis. Pervez Sultan. Anesth Analg. 2016 Jul;123(1):154-64.
– Antecedentes: No se ha confirmado la dosis de morfina intratecal que logra una analgesia óptima para la analgesia poscesárea minimizando los efectos secundarios. En este metanálisis, nuestro objetivo fue determinar si la morfina intratecal en dosis baja o alta proporciona una duración e intensidad aceptables de analgesia con menos efectos secundarios.
– Métodos: Búsqueda bibliográfica (PubMed, EMBASE, MEDLINE, Scopus, Web of Science y CINAHL) para identificar estudios controlados aleatorios que incluían pacientes sometidas a cesárea electiva bajo analgesia espinal comparando dosis bajas (DB 50-100 mcg) de morfina con dosis altas (DA >100-250 mcg). El resultado primario fue el momento de la primera solicitud de analgesia suplementaria. Los resultados secundarios incluyeron puntuaciones de dolor, uso de morfina, efectos secundarios maternos (vómitos y prurito) y puntuaciones de Apgar. Se calcularon las diferencias medias (DM) y los odds ratios (OR) mediante modelos de efectos aleatorios con intervalos de confianza (IC) del 95%.
– Resultados: Once artículos cumplieron con nuestros criterios de inclusión. 480 pacientes en todos los grupos de estudio (DA 233 pacientes, DB 247 pacientes). El tiempo medio para la primera solicitud del analgésico fue más largo (DM, 4.49 h [IC 95%, 1.85-7.13]; P=0.0008) en el grupo de DA versus DB. Dolor (escala 0-100) a las 12 horas (DM, 2.54 [IC 95%, -2.55 a 7.63]; P=0.33) así como el consumo de morfina a las 24 horas (DM, 1.31 mg [IC 95%, -3.06 a 7.31]; P=0.42) no fueron significativamente diferentes. La incidencia de náuseas o vómitos (OR, 0.44 [IC 95%, 0.27-0.73]; P=0.002) y prurito (OR, 0.34 [IC 95%, 0.20-0.59]; P=0.0001) fue menor en el grupo de DB. La incidencia de puntuaciones de Apgar <7 al minuto no fue diferente entre los grupos (OR, 1.11 [IC 95%, 0.06-20.49]; P=0.94).
– Conclusiones: Este metaanálisis muestra que las DA de morfina intratecal prolongan la analgesia poscesárea en comparación con DB. La DM de 4.5 horas (IC 95%, 1.9-7.1 e IC 99%, 1-8.2 h) de alivio del dolor debe equilibrarse con el mayor riesgo de prurito y vómitos maternos. Los médicos pueden utilizar los resultados de este estudio para sopesar los beneficios y los posibles efectos secundarios del uso de DA de morfina intratecal para la analgesia poscesárea.

6. Perioperative analgesia after intrathecal fentanyl and morphine or morphine alone for cesarean section: A randomized controlled study. Wojciech Weigl. Medicine (Baltimore). 2017 Dec;96(48):e8892.
– Objetivos: La morfina intratecal se utiliza para la analgesia postcesárea, pero podría no ser óptima para analgesia intraoperatoria. El fentanilo intratecal podría complementar la analgesia intraoperatoria cuando se agrega a un anestésico local y morfina sin afectar el manejo del dolor posoperatorio.
– Métodos: Estudio prospectivo, aleatorizado, doble ciego y de grupos paralelos incluyó a 60 embarazadas programadas para cesárea electiva. La analgesia espinal consistió en bupivacaína con morfina 100 mcg (grupo M) o fentanilo 25 mcg y morfina 100 mcg (grupo FM). Se registró la frecuencia de dolor intraoperatorio y consumo de meperidina en las 24 horas postoperatorias.
– Resultados: Menos pacientes en el grupo FM requirieron analgesia intraoperatoria adicional (p<0.01, riesgo relativo 0.06, IC 95% 0.004-1.04). El grupo FM no fue inferior al grupo M para el consumo de opioides de 24 horas (IC 95%: -10 mg a 45.7 mg, que estaba por debajo del límite preespecificado de 50 mg). El consumo de meperidina en las horas postoperatorias 1 a 12 fue significativamente mayor en el grupo de FM (P=0.02). Las náuseas y vómitos posoperatorios (NVPO) fueron más frecuentes en el grupo de FM (P=0.01). Las puntuaciones de la escala analógica visual, la analgesia efectiva, las puntuaciones de Apgar y las tasas de prurito y depresión respiratoria fueron similares entre los grupos.
– Conclusiones: La combinación intratecal de fentanilo y morfina puede proporcionar una mejor analgesia perioperatoria que la morfina sola en cesárea y podría ser útil cuando el tiempo desde la anestesia hasta la incisión cutánea es corto. Sin embargo, un aumento en las NVPO y la posible tolerancia espinal aguda a los opioides después de la adición de fentanilo intratecal justifica una mayor investigación con dosis más bajas de fentanilo.
7. Portable respiratory polygraphy monitoring of obese mothers the first night after caesarean section with bupivacaine/morphine/fentanyl spinal anaesthesia. Anette Hein. F1000Res. 2017 Nov 29;6:2062.
– Antecedentes: La obesidad, cirugía abdominal y opioides intratecales son factores asociados al riesgo de compromiso respiratorio. El objetivo de este estudio fue estudiar el índice apnea/hipopnea la 1a noche postoperatoria en madres obesas postcesárea bajo analgesia espinal con bupivacaína, morfina y fentanilo.
– Métodos: Embarazadas obesas (IMC >30 kg/m2), ≥18 años, programadas para cesárea con bupivacaína/morfina/fentanil con bloqueo espinal (subaracnoideo) monitoreadas con un dispositivo portátil de poligrafía Embletta/NOX la 1a noche posoperatoria. El índice apnea/hipopnea (IAH) se identificó mediante un algoritmo clínico y se evaluó de acuerdo con las guías generales; número de episodios de apnea/hipopnea por hora: <5 «normal»; ≥5 y <15 apnea del sueño leve; ≥15 y <30 apnea del sueño moderada; ≥ 30 apnea del sueño grave. Los eventos de desaturación de oxígeno se calcularon de manera similar por hora como índice de desaturación de oxígeno (IDA).
– Resultados: 40 embarazadas, 27 consintieron ingresar al estudio, 23 se incluyeron, pero la polisomnografía falló en 3. Entre las 20 madres estudiadas: 11 tenían un IAH <5 (normal), 7 madres un IAH ≥5 pero <15 (SAOS leve) y 2 madres un IAH ≥15 (SAOS moderado), ninguna con un IAH ≥ 30. El IDA fue en promedio 4.4 y ocho pacientes un IDA >5. Las madres con IAH alto (15.3 y 18.2) no mostraron un IDA elevado. La SatO2 media fue 94% (91-96%), y cuatro puérperas tuvieron una SatO2 media de 90-94%, ninguna con una SatO2 media <90%.
– Conclusión: La polisomnografía en la 1a noche postcesárea con analgesia espinal con morfina en mujeres con obesidad mostró un IAH que en términos médicos se consideran normales, leves y moderados. Los eventos obstructivos y los episodios de desaturación comúnmente no estaban sincronizados. Se justifican más estudios que analicen la detección preoperatoria de la apnea del sueño en embarazadas obesas, pero la realización de la polisomnografía previa a la atención del parto o cesárea es complicada y proporciona escasa información importante.
8. A prospective study of post-cesarean delivery hypoxia after spinal anesthesia with intrathecal morphine 150 mcg. Karim S Ladha. Int J Obstet Anesth. 2017 Nov;32:48-53.
– Introducción: La depresión respiratoria tardía es una temida complicación por la administración de morfina intratecal en cesárea. Se desconocen la incidencia, momento y los factores de riesgo de hipoxia en esta población.
– Métodos: Se incluyeron en el estudio pacientes sometidas a cesárea con analgesia espinal (subaracnoidea) en un centro de tercer nivel de atención desde octubre de 2012 a marzo de 2016. El cuestionario de Berlín sobre apnea del sueño se completó antes de la cirugía. La saturación de oxígeno se registró cada segundo durante las 24 horas posteriores al inicio de la analgesia espinal. Los eventos de desaturación se definieron como una mediana de saturación de <90% (leve) o <85% (grave) durante un período de 30 seg.
– Resultados: 721 pacientes. 169 mujeres (23%) experimentaron al menos un evento de desaturación leve, 91 (13%) experimentaron dos o más desaturaciones leves y 26 (4%) sufrieron un evento de desaturación grave. Después de la administración de morfina intratecal, los tiempos medios hasta la primera desaturación leve o la primera desaturación grave fueron 7.4 (IQR 4.1-13.5) h y 12 (IQR 5.4-19.6) h, respectivamente. Los pacientes que resultaron positivos para la apnea del sueño tuvieron mayores probabilidades de tener un evento de desaturación leve (OR 2.31; IC 95% 1.4 a 3.79; P=0.001), al igual que los pacientes obesos (OR 1.80; IC 95%: 1.05 a 3.09; P=0.033).
– Conclusiones: Leve hipoxemia se presentó con frecuencia en mujeres que recibieron morfina intratecal 150 mcg para analgesia poscesárea. Las desaturaciones se observaron con mayor frecuencia 4-8 horas después de la administración de morfina intratecal. La obesidad y un cuestionario de Berlín positivo fueron factores de riesgo de eventos hipoxémicos.

9. Pruritus after intrathecal morphine for cesarean delivery: incidence, severity and its relation to serum serotonin level. M Aly. Int J Obstet Anesth. 2018 Aug;35:52-56.
– Antecedentes: El prurito es el efecto secundario más común de la morfina intratecal, especialmente en embarazadas. El mecanismo exacto no está claro y se han sugerido varios mecanismos posibles. Entre estos se encuentra la activación de los receptores de subtipo 3 de la 5-hidroxitriptamina (serotonina) por la morfina intratecal.
– Métodos: 40 embarazadas programadas a cesárea electiva bajo analgesia espinal se dividieron en dos grupos de 20 cada uno en este estudio prospectivo y aleatorizado. Ambos grupos recibieron una inyección intratecal de bupivacaína hiperbárica 0.5% (2-3 mL) más morfina 100 mcg en el grupo 1 (M100) y morfina 200 mcg en el grupo 2 (M200). Se tomaron dos muestras de sangre de cada paciente para estimar la concentración de serotonina plasmática, antes de la operación y cuatro horas después. Después de la cesárea, a todas las pacientes se les evaluó el prurito (incidencia y severidad), dolor (escala visual analógica de dolor), primera solicitud de analgesia y dosis total de analgésico en horas.
– Resultados: El nivel de serotonina sérica aumentó significativamente en el postoperatorio, en un 283% frente al 556% (P<0.05) en el grupo M100 y M200, respectivamente. La incidencia de prurito fue 55% en grupo M100 y 75% en grupo M200 (P=0.32). La gravedad del prurito posoperatorio fue significativamente mayor en el grupo M200 en comparación al grupo M100 (P<0.05) a las seis y ocho horas; pero no en otras ocasiones. La analgesia posoperatoria, así como el consumo de analgésicos, fue comparable entre los grupos.
– Conclusión: El nivel de serotonina sérica aumentó significativamente en el postoperatorio en ambos grupos, lo que sugiere un papel de la serotonina en la génesis del prurito inducido por morfina intratecal.
10. Addition of Fentanyl or High-Dose Morphine to Bupivacaine Is Superior to Bupivacaine Alone during Single-Shot Spinal Anesthesia. Bilge Aslan. Gynecol Obstet Invest. 2020;85(4):312-317.
– Antecedentes: El bloqueo espinal (subaracnoideo, BSA) monodosis con bupivacaína es una técnica útil para el control del dolor durante la fase activa del trabajo de parto debido a su sencillez y rapidez de inicio. Evaluamos la eficacia de la adición de fentanilo o morfina en dosis elevadas a la bupivacaína e la analgesia espinal.
– Métodos: 90 multíparas sanas en trabajo de parto (dilatación cervical ≥7 cm; puntuación de dolor >4) que solicitaron analgesia. Se asignaron aleatoriamente en 3 grupos de BSA: grupo 1 (n=30) bupivacaína hipobárica 2.5 mg sola; grupo 2 (n=30) bupivacaína hipobárica 2.5 mg y fentanilo 10 mcg; grupo 3 (n=30) bupivacaína hipobárica 2.5 mg y morfina 500 mcg. Se comparó la duración de la analgesia, puntuaciones de la EVA, efectos secundarios y resultados obstétricos y neonatales.
– Resultados: La edad gestacional y dilatación cervical de las pacientes fue 38.7 ± 1.5 meses y 7.2 ± 2.2 cm (P=0.14 y P=0.65), respectivamente. La puntuación de la EVA disminuyó significativamente en todos los grupos a las 3 h del inicio: de 8.25 a 1.75 en grupo 1; 7.61 a 1.28 en grupo 2; 8.12 a 1.26 en grupo 3 (P<0.001). La duración de la segunda fase del trabajo de parto fue similar en todos los grupos (45.5, 44 y 38 min, respectivamente; P=0.67). La duración total de la analgesia fue significativamente mayor en el grupo 3 (172, 180 y 190 min para los grupos 1, 2 y 3, respectivamente; P=0.01). Las puntuaciones de Apgar y FC fetal fueron similares en todos los grupos (P=0.95). Los efectos secundarios fueron similares, excepto por el prurito en el grupo 3 (P=0.01).
– Conclusión: La adición de fentanilo o morfina en elevadas dosis a la bupivacaína aumenta la eficacia y duración de la anestesia espinal (BSA) en la fase activa del trabajo de parto progresivo sin aumentar los efectos secundarios.
11. Medications for the prevention of pruritus in women undergoing cesarean delivery with Intrathecal morphine: A systematic review and bayesian network meta-analysis of randomized controlled trials. Yamini Subramani. J Clin Anesth. 2021 Feb;68:110102.
– Objetivo: El prurito inducido por morfina intratecal puede causar un importante malestar en las embarazadas y puérperas, y es refractario al tratamiento antipruriginoso convencional. Esta revisión sistemática y metanálisis evalúa la efectividad de los fármacos utilizados para la prevención del prurito inducido por morfina intratecal (IT) después de cesárea bajo analgesia espinal.
– Métodos: Búsqueda bibliográfica desde 1946 hasta octubre 2019. Se incluyeron todos los estudios controlados aleatorios (ECA) que compararon los fármacos utilizados para la prevención del prurito con un grupo de control en mujeres sometidas a cesárea bajo anestesia espinal con morfina IT. El resultado primario examinado fue la incidencia de prurito en el transcurso de las primeras 24 h postcesárea.
– Resultados: 2594 pacientes [profilaxis, n=1603 (62%) versus control, n=991 (38%)]. Estos estudios investigaron 7 clases de fármacos, incluyendo los antagonistas de los receptores de serotonina, antagonistas de los receptores de dopamina, antagonistas de los opioides agonistas-antagonistas, antagonistas de los receptores de opioides, antagonistas de los receptores de histamina, propofol y celecoxib. El metanálisis mostró que la profilaxis antiprurito de los antagonistas de los receptores de la serotonina [control frente a profilaxis: 60% frente a 47%; OR (95%): 2.69 (1.43-5.36)] y profilaxis con agonistas-antagonistas opioides [control frente a profilaxis: 72% frente a 47%; OR (95%): 4.57 (1.67-12.91)] disminuyó la incidencia de prurito en comparación con el grupo de control. Aunque todos los estudios incluidos tuvieron bajo riesgo de sesgo, la calidad de las estimaciones agrupadas del metanálisis de la red general fue baja.
– Conclusión: Este metanálisis de ECA muestra que los antagonistas de los receptores de serotonina y los agonistas-antagonistas de opioides pueden prevenir el prurito en el puerperio en cesárea con morfina intratecal en comparación con el grupo de control. Sin embargo, se justifican más ECA de poder estadístico adecuado.